診療科・部門一覧
栄養部
栄養部は、治療に適した食事を提供するための「フードサービス部門」と、栄養管理を中心とした「クリニカル部門」の2つの部門から成り立っており、患者さんの栄養をサポートする事が主な業務です。
フードサービス部門
入院中の食事は、患者さんにとって楽しみにしていただいているものであり、また病状に合わせた食事内容を提供することで治療効果を高める事もできるものです。安全安心な食事を衛生的に提供するのはもちろんのこと、少しでも楽しんでいただけるように常に見直しを行っており、昨年度は嚥下調整食の改定と付加栄養食品の見直し、自助食器の導入を行いました。今年度は12月より緩和ケア食の見直しと、2月より給食運営方法と院内約束食事箋の変更を行いました。緩和ケア食を含めたメニューや提供方法を変更し、患者さんにより喜んでいただける食事になっております。
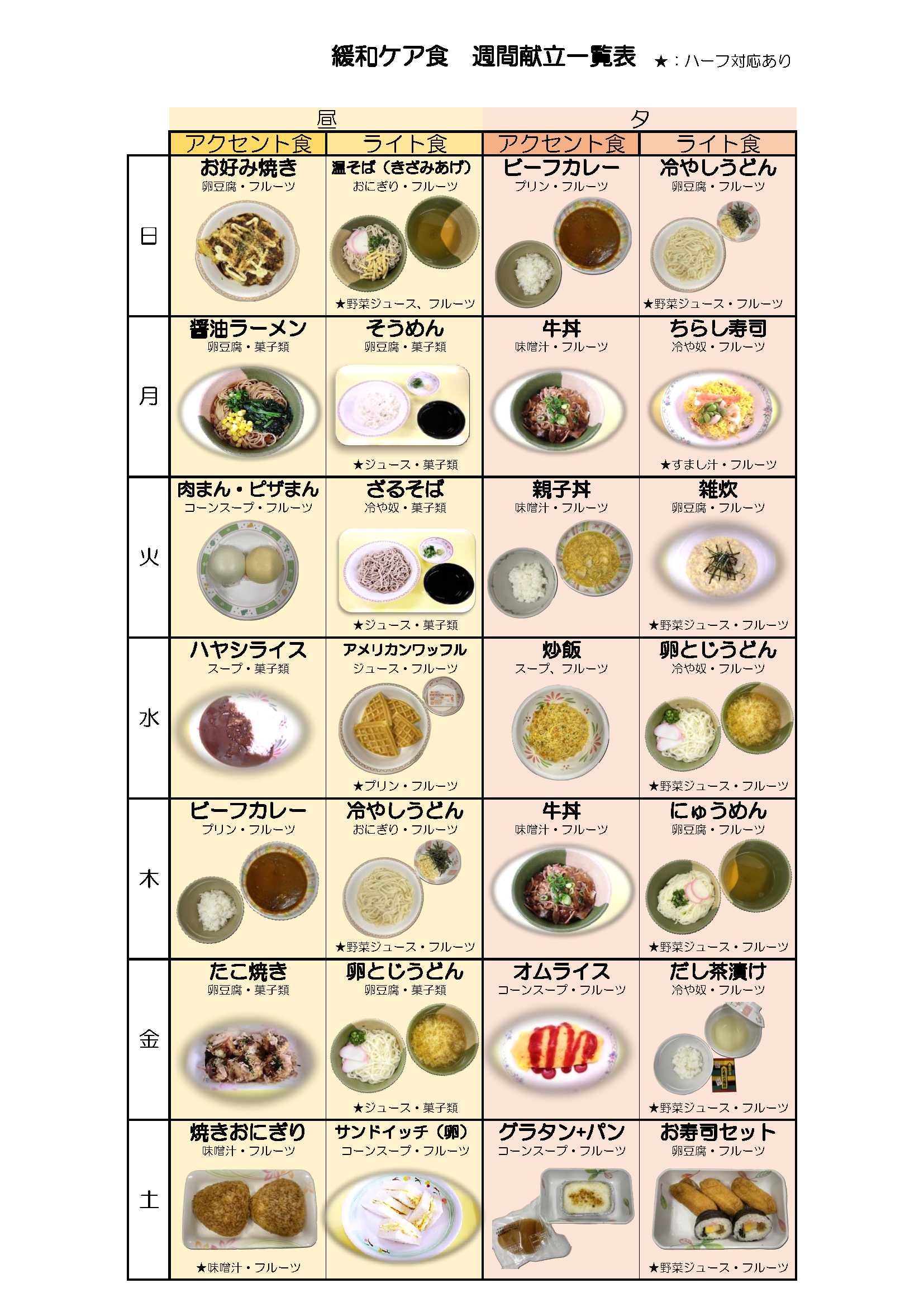
入院中の食事例

1月 お正月

2月 節分

3月 ひなまつり

4月 花まつり

5月 子どもの日

6月 水無月

7月 七夕

8月 納涼

9月 敬老の日

10月 ハロウィン

11月 紅葉

12月 クリスマス
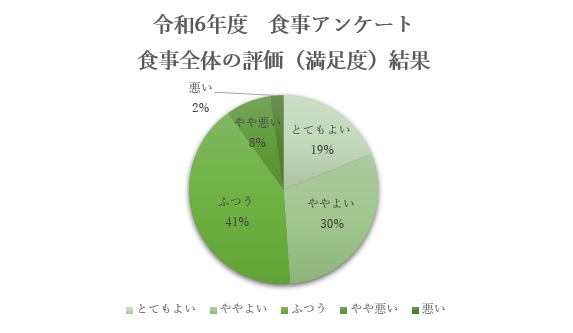
嗜好調査結果
入院中の患者さんを対象に、定期的に嗜好調査(食事についてのアンケート調査)を実施しております。令和6年度2月は対象患者107名、有効回答数92件という結果になりました。
頂いたご意見やご要望を参考にさせていただき、献立内容の充実・適正な給食管理の継続を行い、病院給食の品質の向上と患者満足度の維持・向上に向けて努めてまいります。
クリニカル部門
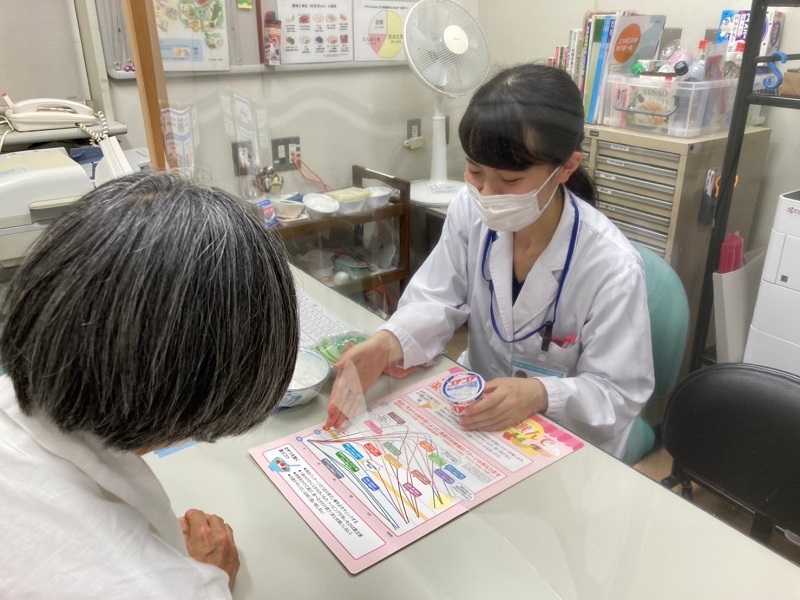
栄養状態が悪化すると疾病治療に不可欠な抵抗力や体力の低下を招く事になってしまいますので、入院中は食事の摂取状況を確認しながら、患者さんの状態に合わせた栄養管理を行っています。外来では、患者さんの生活背景を考慮した上で、疾患管理に必要な食事療法を説明する栄養指導を実施しています。
入退院センターでは手術前の低栄養患者さんに対して、手術後の創傷治癒や合併症の予防に繋がるような栄養サポートを行っています。通院治療室でがん化学療法中の食欲不振や低栄養状態の患者さんに対しては、効果的な治療が行えるように、栄養指導を通じて支援しています。
院内のチーム医療活動にも積極的に参加しており、栄養サポートチーム、心臓リハビリチーム、糖尿病医療チーム、褥瘡対策チーム、摂食嚥下チーム、入退院センター、ICU、外来化学療法部にて多職種連携を図りながらより良い栄養管理が行えるよう、日々切磋琢磨しております。
栄養部では、入院患者さんの食事提供と栄養管理、入院・外来患者さんへの栄養指導、チーム医療活動の他に、糖尿病透析予防指導、集団糖尿病教室、特定保健指導、市立大津市民病院大学健康講座、管理栄養士臨地実習の受け入れも行っております。
お食事や栄養管理で心配な事がございましたら主治医にご相談いただき、是非栄養指導にお越し下さい。これからも、全ての患者さんと「食」を通じて寄り添えるような栄養部を目指して参ります。
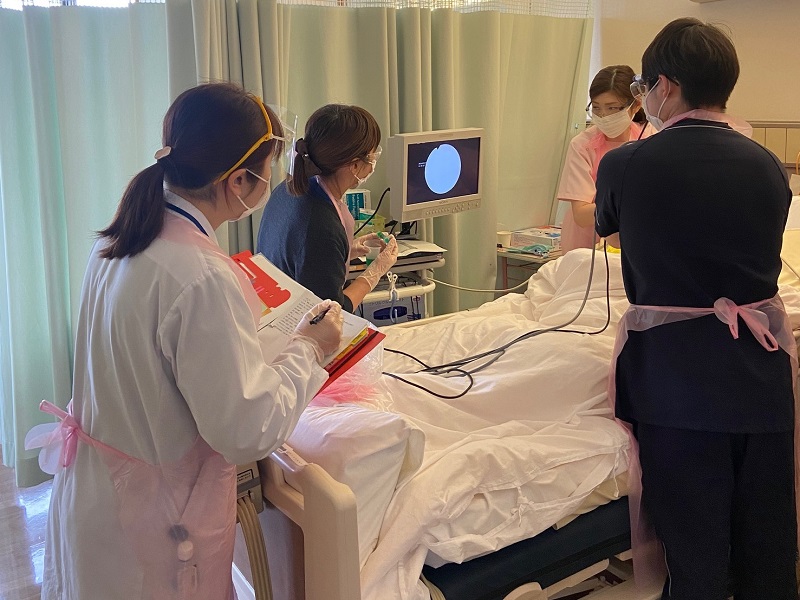
摂食嚥下チーム

栄養サポートチーム(NST)

ICU

外来化学療法部
外来・入院指導実績(2022年度)
入院個別栄養指導件数:1322件/年

外来個別栄養指導件数:1534件/年
スタッフ紹介・学会認定医等資格
医師:1名
管理栄養士:13名
給食委託職員:管理栄養士、栄養士、調理師、その他
資格(管理栄養士)
| 栄養サポートチーム専門療法士 | 8名 |
|---|---|
| 病態栄養専門管理栄養士 | 5名 |
| 日本糖尿病療養指導士 | 4名 |
| 滋賀糖尿病療養指導士 | 2名 |
| がん病態栄養専門管理栄養士 | 1名 |
| 周術期・救急治療専門療法士 | 1名 |
| アレルギー疾患療養指導士 | 1名 |
| 健康運動実践指導者 | 1名 |
| 栄養経営士 | 1名 |




