病院の案内
QI(クオリティ・インディケーター)
QI(クオリティ・インディケーター:医療の質の指標)
当院は、2013年度から一般社団法人日本病院会のQI(クオリティ・インディケーター)プロジェクトに参加しています。QIは医療の質を表す指標で、病院経営の根幹を成すものです。経時的にQIを測定し、医療を透明化・可視化することで自院の立ち位置を知ることができます。 また、当院ではQIプロジェクトの指標の他にも、独自の指標(「医療実績」)をもうけています。 これらの指標を観察・分析し、常に医療の質向上、バージョンアップに努めています。
2022年度
QIプロジェクト実績(一般病床向け指標)
2022年度 医療実績
| 項目 | 2022年度 | 2021年度 | 前年同期比較 |
|---|---|---|---|
| 平均在院日数 | 13.2日 | 12.8日 | +0.4日 |
| 一般病床利用率 (一般病床数) 2020年度:431床 2021年度:401床 |
70.7% |
75.3% |
△4.6% |
| 紹介率※ | 66.6% | 66.5% | △0.1% |
| 逆紹介率※ | 100.3% | 89.3% | +11.0% |
| 手術件数 |
2,419件 |
2,822件 |
△403件 |
| 救急ストップ時間 | 420時間 | 626時間 | △206時間 |
| 人間ドック受診者数 | 2,184人 | 2,360人 | △176人 |
| 入院患者満足度※※ | 88.3% | 91.5% |
△3.7% |
| 外来患者満足度※※ | 74.0% | 87.1% | △13.1% |
| ※ | QIプロジェクトの指標にも含まれる。 |
|---|---|
| ※※ | 「この病院について総合的には満足している」という質問に対し、5段階評価で「非常にそう思う」、「ややそう思う」と回答した割合を掲載(患者本人および患者家族回答分を対象としているため、QIプロジェクトの患者満足度とは合致しない)。 |
2022年度 QIプロジェクト実績(一般病床向け指標)
病院全体
紹介率
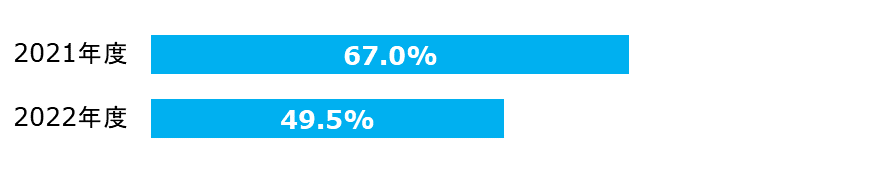
| 2021年度 | 分子: | 紹介初診患者数 |
|---|---|---|
| 分母: | 初診患者数-(休日・夜間以外の初診救急車搬送患者数+休日・夜間の初診救急患者数) |
| 2022年度 | 分子: | 紹介患者数+救急患者数 |
|---|---|---|
| 分母: | 初診患者数 |
逆紹介率
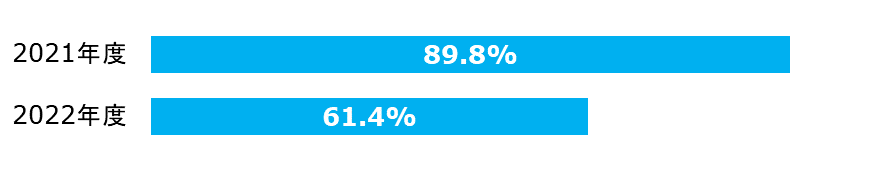
| 2021年度 | 分子: | 逆紹介患者数 |
|---|---|---|
| 分母: | 初診患者数-(休日・夜間以外の初診救急車搬送患者数+休日・夜間の初診救急患者数) |
| 2022年度 | 分子: | 逆紹介患者数 |
|---|---|---|
| 分母: | 初診+再診患者数 |
退院後4週間以内の予定外再入院率

患者の中には、退院後4週間以内に予定外の再入院をする人もいます。背景としては、初回入院時の治療が十分でなかったことや、患者の回復が不完全な状態での退院などの要因が考えられます。
| 2021年度 | 分子: | 前回の退院日が30日以内の救急医療入院患者数 |
|---|---|---|
| 分母: | 退院患者数 |
| 2022年度 | 分子: | 前回の退院日が4週間以内に計画外で再入院した患者数 |
|---|---|---|
| 分母: | 退院患者数 |
18歳以上の身体抑制率

| 分子: | (物理的)身体抑制を実施した患者延べ数 |
|---|---|
| 分母: | 18歳以上の入院患者延べ数 |
死亡退院患者率

この数値については解釈に注意が必要です。その医療施設の特徴(職員数、病床数、救命救急センターやICUの有無、平均在院日数、地域特性など)や、入院患者のプロフィール(年齢、性別、疾患の種類・重症度など)が異なるため、この数値から直接医療の質を比較することは適切ではありません。
| 分子: | 死亡退院患者数 |
|---|---|
| 分母: | 退院患者数 |
職員におけるインフルエンザワクチン予防接種率
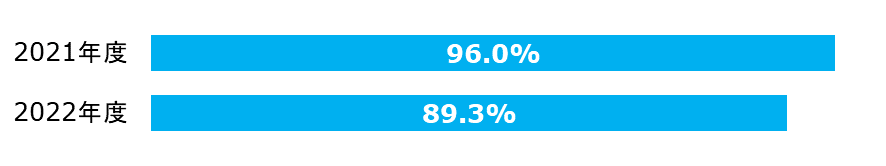
| 分子: | インフルエンザワクチンを予防接種した職員数 |
|---|---|
| 分母: | 職員数 |
患者満足
入院患者満足度

| 分子: | 「この病院について総合的には満足している」の設問に「非常にそう思う」、「ややそう思う」と回答した入院患者数 |
|---|---|
| 分母: | 患者満足度調査に回答した入院患者数 |
外来患者満足度
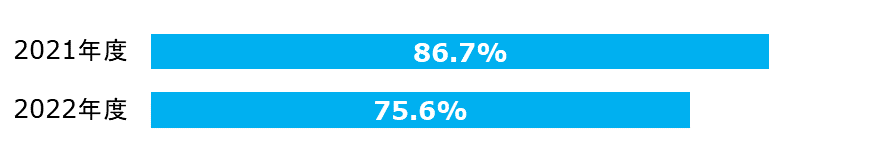
| 分子: | 「この病院について総合的には満足している」の設問に「非常にそう思う」、「ややそう思う」と回答した外来患者数 |
|---|---|
| 分母: | 患者満足度調査に回答した外来患者数 |
医療安全・感染
入院患者の転倒・転落発生率

患者に傷害が発生した事例はもちろん、傷害が発生しなかった事例も含めて、転倒・転落の原因や要因を分析することに意味があります。要因を特定し、分析した結果から明らかになった予防策を実施することが、傷害の予防に繋がります。
| 分子: | 医療の質・安全管理室へインシデント・アクシデントレポートが提出された転倒・転落件数 |
|---|---|
| 分母: | 入院延べ患者数 |
入院患者の転倒・転落による損傷発生率(レベル2以上)

| 分子: | 医療の質・安全管理室へインシデント・アクシデントレポートが提出された転倒・転落件数のうち損傷 レベル2以上の転倒・転落件数 |
|---|---|
| 分母: | 入院延べ患者数 |
入院患者の転倒・転落による損傷発生率(レベル4以上)

| 分子: | 医療の質・安全管理室へインシデント・アクシデントレポートが提出された転倒・転落件数のうち損傷 レベル4以上の転倒・転落件数 |
|---|---|
| 分母: | 入院延べ患者数 |
65歳以上の入院患者における転倒・転落発生率

| 分子: | 65歳以上の入院中の患者に発生した転倒・転落件数 |
|---|---|
| 分母: | 65歳以上の入院延べ患者数 |
| 損傷レベル | ||
|---|---|---|
| 1 | なし | 患者に損傷はなかった |
| 2 | 軽度 | 包帯、氷、創傷洗浄、四肢の挙上、局所薬が必要となった、あざ・擦り傷を招いた |
| 3 | 中軽度 | 縫合、ステリー・皮膚接着剤、副子が必要となった、または筋肉・関節の挫傷を招いた |
| 4 | 重度 | 手術、ギプス、牽引、骨折を招いた・必要となった、または神経損傷・身体内部の損傷の診察が必要となった |
| 5 | 死亡 | 転倒による損傷の結果、患者が死亡した |
| 6 | UTD | 記録からは判定不可能 |
1か月間・100床当たりのインシデント・アクシデント発生件数

| 分子: | 調査期間中の月毎のインシデント・アクシデント発生件数×100 |
|---|---|
| 分母: | 許可病床数 |
全報告中医師による報告の占める割合

| 分子: | 分母のうち医師が提出したインシデント・アクシデント報告総件数 |
|---|---|
| 分母: | 調査期間中のインシデント・アクシデント報告総件数 |
褥瘡発生率

褥瘡は患者のQOL(生活の質)低下をきたすとともに、治癒が長期に及ぶことで在院日数の長期化や医療費の増大にも繋がるため、看護ケアの質評価において、重要な指標の一つとしてとらえられています。1998年からは診療報酬にも反映されるようになりました。
| 分子: | 調査期間における分母対象患者のうち、d2以上の褥瘡の院内新規発生患者数 |
|---|---|
| 分母: | 入院延べ患者数 |
| 深さ | |
|---|---|
| d0 | 皮膚損傷・発赤なし |
| d1 | 持続する発赤 |
| d2 | 真皮までの損傷 |
| D3 | 皮膚組織までの損傷 |
| D4 | 皮膚組織をこえる損傷 |
| D5 | 関節腔、体腔に至る損傷 |
| DU | 深さ判定が不能の場合 |
広域抗菌薬使用時の血液培養実施率
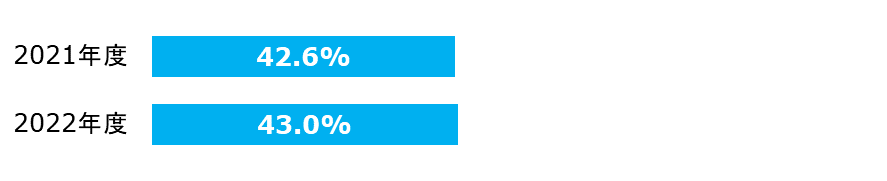
入院患者に広域抗菌薬を投与する際は、その患者の血液培養を実施することが望ましいとされています。
| 分子: | 投与開始初日に血液培養検査を実施した数 |
|---|---|
| 分母: | 広域抗菌薬投与を開始した入院患者数 |
血液培養実施時の2セット実施率
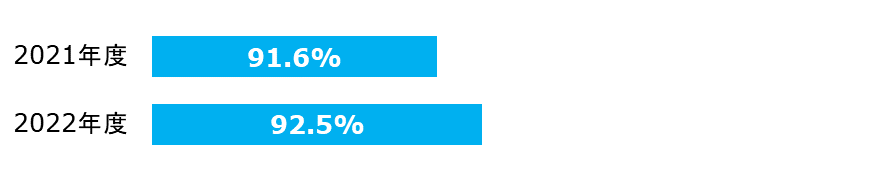
血液培養は、1セットのみの場合の偽陽性による過剰治療を防ぐため、同日に2セット以上行うことが推奨されています。
| 分子: | 血液培養オーダーが1日に2件以上ある日数 |
|---|---|
| 分母: | 血液培養オーダ日数 |
手術・処置
特定術式における手術開始前1時間以内の予防的抗菌薬投与率

手術開始前1時間以内に適切な抗菌薬を静脈注射することで、手術部位感染(SSI)を予防し、入院期間の延長や医療費の増大を抑えることができます。
| 分子: | 手術開始前1時間以内に予防的抗菌薬が投与開始された手術件数 |
|---|---|
| 分母: | 特定術式の手術件数 |
特定術式における術後24時間(心臓手術は48時間)以内の予防的抗菌薬
投与停止率
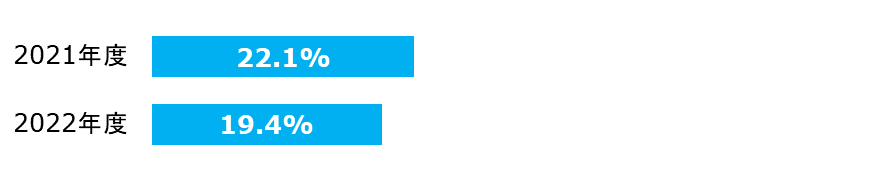
手術前後の抗菌薬投与で手術部位感染(SSI)が予防できる可能性が高くなりますが、不必要に長期間投与することは、抗菌薬による副作用の出現や耐性菌の発生、医療費の増大に繋がります。
| 分子: | 術後24時間以内に予防的抗菌薬投与が停止された手術件数(心臓手術のは48時間以内) |
|---|---|
| 分母: | 特定術式の手術件数 |
特定術式における適切な予防的抗菌薬選択率
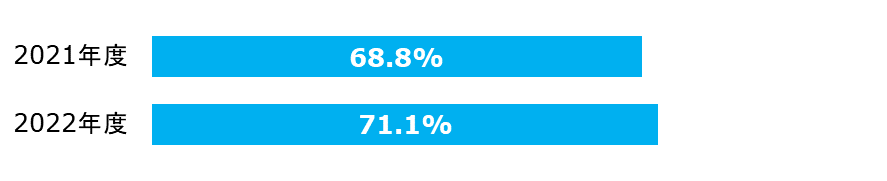
予防的抗菌薬は、術中に細菌感染が起こることを予防することが目的です。そのため、術式により感染の可能性がある細菌(皮膚の常在菌や消化管内の細菌等)がある程度想定されるため、推奨抗菌薬が定められています。
| 分子: | 術式ごとに適切な予防的抗菌薬が選択された手術件数 |
|---|---|
| 分母: | 特定術式の手術件数 |
尿道留置カテーテル使用率

尿路感染症は医療関連感染の約40%を占めており、そのうち66~86%が尿道留置カテーテルなどの器具が原因とされています。一般的には重症化することなく無症状で経過することがほとんどですが、まれに膀胱炎、腎盂炎、敗血症に至ることがあるため、適切に管理することが重要です。
| 分子: | 尿道留置カテーテルが挿入されている入院延べ患者数 |
|---|---|
| 分母: | 入院延べ患者数 |
症候性尿路感染症発生率

尿路感染症は医療関連感染の約40%を占めており、そのうち66~86%が尿道留置カテーテルなどの器具が原因とされています。尿路感染症予防対策として、尿道留置カテーテルの適性使用・管理・早期抜去が重要となります。
| 分子: | 分母のうちカテーテル関連症候性尿路感染症の定義に合致した延べ回数 |
|---|---|
| 分母: | 入院患者における尿道留置カテーテル挿入延べ日数 |
統合指標(手術)
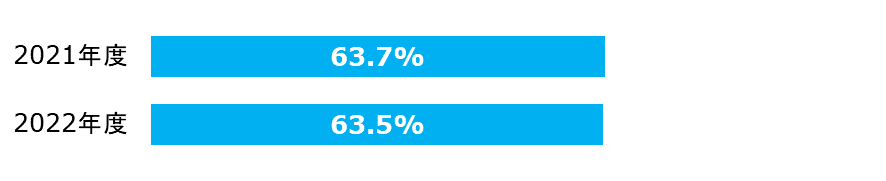
関連する下記3指標群のバンドル準拠率を示しています。
- 特定術式における手術開始前1時間以内の予防的抗菌薬投与率
- 特定術式における術後24時間以内(心臓手術は48時間以内)の予防的抗菌薬投与停止率
- 特定術式における適切な予防的抗菌薬選択率
脳・神経系
脳梗塞(TIA含む)患者のうち入院2日目までに抗血栓・抗凝固療法を処方した患者の割合

脳梗塞の治療に際しては、入院2日目までに抗血栓もしくは抗凝固療法を開始することが推奨されています。
| 分子: | 入院2日目までに抗血栓療法もしくは抗凝固療法を受けた患者数 |
|---|---|
| 分母: | 脳梗塞かTIAと診断された18歳以上の入院患者数 |
脳梗塞(TIA含む)患者のうち抗血小板薬を処方した割合
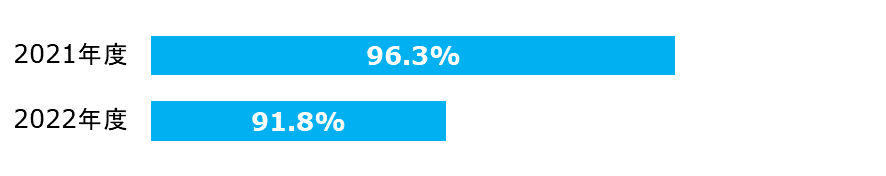
再発予防の観点から、脳梗塞発症早期から抗血小板治療を行う有用性が明らかとなっていますので、適応する患者には退院時に抗血小板薬の投与が開始されていることが望ましいと言えます。
| 分子: | 抗血小板薬を処方された患者数 |
|---|---|
| 分母: | 脳梗塞かTIAと診断された18歳以上の入院患者数 |
脳梗塞患者のうちスタチンを処方した割合
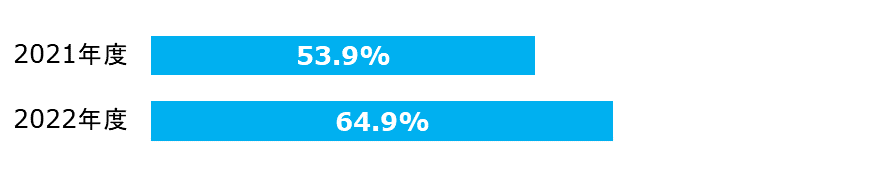
LDLコレステロールを低下させるほど、脳卒中の発症率、死亡率が下がるという研究報告があります。 海外の臨床試験(SPARCL)では高用量のスタチン製剤による脳卒中の再発抑制が示され、動脈硬化性疾患予防ガイドライン2012年版ではスタチンによる脳梗塞発症の予防を、「推奨レベル1、エビデンスレベルA(最も良質なエビデンスがあると認めた、最高の推奨度レベル)」としています。
| 分子: | スタチンが処方された患者数 |
|---|---|
| 分母: | 脳梗塞で入院した患者数 |
心房細動を伴う脳梗塞(TIA含む)患者のうち抗凝固薬を処方した割合

心房細動を合併する脳梗塞の再発予防の観点から、抗凝固薬を用いた治療が有効とされています。適応する患者には退院時に抗凝固剤の投与が開始されていることが望ましいと言えます。
| 分子: | 抗凝固薬を処方された患者数 |
|---|---|
| 分母: | 脳梗塞かTIAと診断され、かつ心房細動と診断された18歳以上の入院患者数 |
脳梗塞における入院後早期リハビリ実施症例の割合
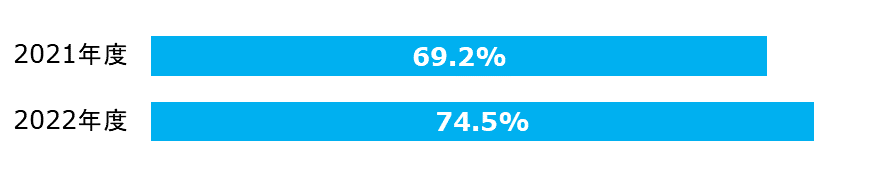
入院後、できるだけ早期にリハビリを開始することがADL(日常生活動作)やQOL(生活の質)の早期回復と低下抑制に繋がります。
| 分子: | 入院後早期に脳血管リハビリテーションが行われた患者数 |
|---|---|
| 分母: | 脳梗塞で入院した患者数 |
統合指標(脳卒中)
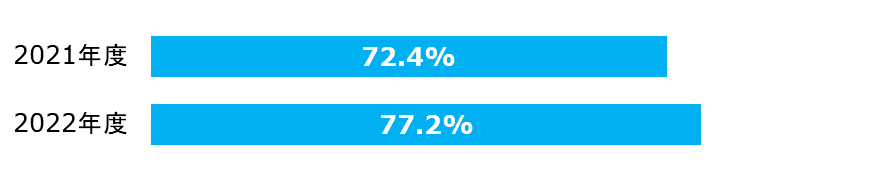
関連する下記5指標群のバンドル準拠率を示しています。
- 脳梗塞(TIA含む)患者のうち入院2日目までに抗血小板または抗凝固療法を受けた患者の割合
- 脳梗塞(TIA含む)患者のうち抗血小板薬処方割合
- 脳梗塞(TIA含む)患者のスタチン処方割合
- 心房細動を伴う脳梗塞(TIA含む)患者への抗凝固薬処方割合
- 脳梗塞における入院後早期リハビリ実施患者割合
筋・骨格系
大腿骨頚部骨折や大腿骨転子部骨折は、入院後早期に手術を受けることが望ましいとされています。
大腿骨頚部骨折の早期手術割合

| 分子: | 入院2日以内に手術を受けた患者数 |
|---|---|
| 分母: | 大腿骨頚部骨折で入院し、大腿骨折の手術を受けた患者数 |
大腿骨転子部骨折の早期手術割合
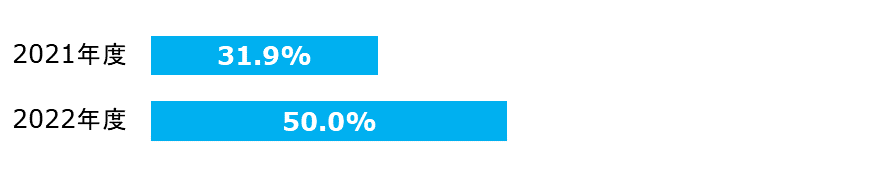
| 分子: | 入院2日以内に手術を受けた患者数 |
|---|---|
| 分母: | 大腿骨転子部骨折で入院し、大腿骨折の手術を受けた患者数 |
救急
救急車・ホットラインの応需率
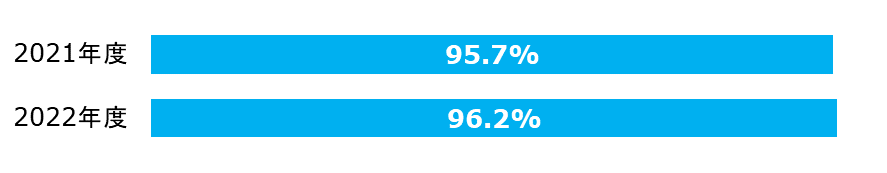
| 分子: | 救急車で来院した患者数 |
|---|---|
| 分母: | 救急車受け入れ要請件数 |
薬剤・栄養
糖尿病・慢性腎臓病を併存症に持つ患者への栄養管理実施率
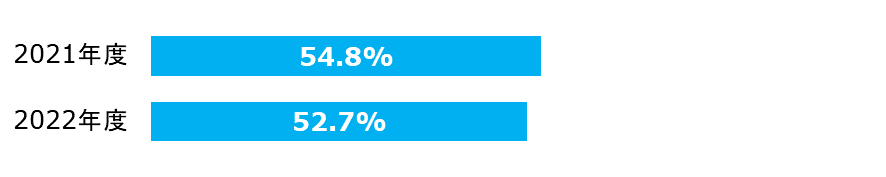
糖尿病や慢性腎臓病を併存症に持つ患者への積極的な栄養管理介入は、治療改善に繋がると考えられています。
| 分子: | 特別食加算の算定回数 |
|---|---|
| 分母: | 18歳以上の糖尿病・慢性腎臓病患者で、それらへの治療が主目的ではない入院患者の食事回数 |
シスプラチンを含むがん薬物療法後の急性期予防的制吐剤投与率
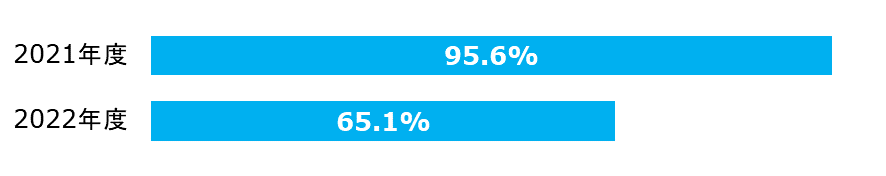
抗がん剤治療における悪心や嘔吐は代表的な副作用としてあげられます。制吐療法は抗がん剤治療による副作用を和らげる支持療法です。
| 分子: | 実施日の前日または当日に、5HT3受容体拮抗薬,NK1受容体拮抗薬およびデキサメタゾンの3剤すべてを併用した数 |
|---|---|
| 分母: | 18歳以上の患者で、入院にてシスプラチンを含む化学療法を受けた実施日数 |
地域連携パス
脳卒中患者に対する地域連携パスの使用率
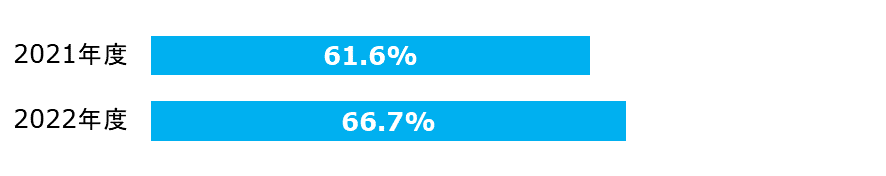
脳卒中の治療が終了した後も、地域医療全体で継続的な医学的管理とリハビリテーションを患者に提供することが重要です。
| 分子: | 地域医療連携に関する算定のある患者数 |
|---|---|
| 分母: | 脳卒中で入院した患者数 |
大腿骨頚部骨折患者に対する地域連携パスの使用率
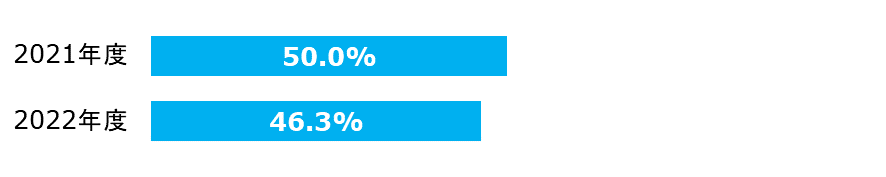
急性期における治療が終了した後も、地域医療全体で継続的な医学的管理とリハビリテーションを患者に提供することが重要です。
| 分子: | 地域医療連携に関する算定のある患者数 |
|---|---|
| 分母: | 大腿骨頚部骨折で入院し、大腿骨頚部の手術を受けた患者数 |




